Etalagebenen of perifeer arterieel vaatlijden (PAV)
- Wat zijn etalagebenen?
- Wat is de oorzaak van etalagebenen?
- Hoe vaak komt PAV voor?
- Risicofactoren voor etalagebenen
- Symptomen van perifeer arterieel vaatlijden of etalagebenen
- Is PAV gevaarlijk?
- Hoe gebeurt de diagnose?
- Behandeling: wat werkt echt bij etalagebenen?
- Wat kan je zelf doen aan etalagebenen?
dossier
Heb je tijdens het stappen last van pijn of kramp in je kuiten, die verdwijnt zodra je even stopt? Dat typische klachtenpatroon heet claudicatio intermittens en kan wijzen op etalagebenen. De medische term daarvoor is perifeer arterieel vaatlijden (PAV), een aandoening waarbij de bloedtoevoer naar de benen verminderd is. In dit artikel lees je wat PAV is, hoe het ontstaat, wie meer risico loopt en wat je zelf kan doen om de klachten onder controle te houden en je dagelijkse activiteiten te blijven doen.
Wat zijn etalagebenen?
Perifeer arterieel vaatlijden (PAV) is een aandoening waarbij slagaders in je benen vernauwd of afgesloten raken. Daardoor krijgen je beenspieren bij inspanning te weinig zuurstof. Het gevolg: pijn, kramp of verzuring tijdens het stappen, wat doorgaans verdwijnt na enkele minuten rust. Omdat mensen met deze klachten tijdens het wandelen vaak even moeten stoppen om de pijn te laten zakken, kreeg de aandoening de bijnaam “etalagebenen”.
Lees ook: Wat zijn de symptomen van een verstopte slagader in het been?
Wat is de oorzaak van etalagebenen?
Lees ook: Atherosclerose: sluipmoordenaar die jaarlijks 23.000 slachtoffers maakt
Hoe vaak komt PAV voor?
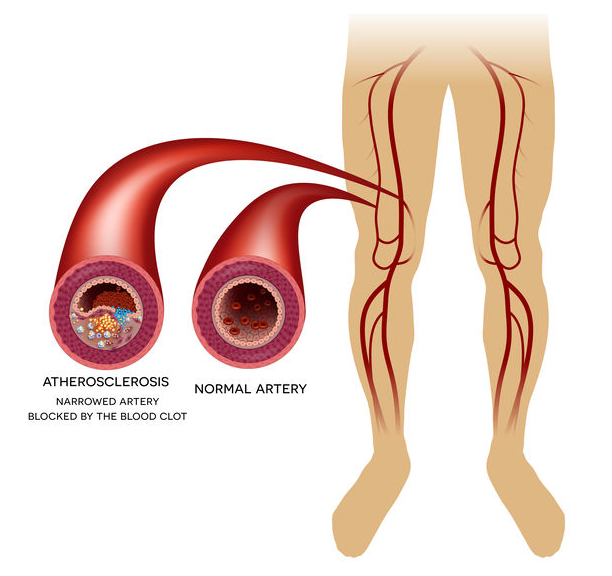
PAV is niet zeldzaam, en de kans op de aandoeing neemt toe met de leeftijd. Naar schatting lijden ongeveer 2 op 10 volwassenen aan etalagebenen, en bij mensen boven de 75 jaar is dat zelfs meer dan 3 op 10. Veel mensen hebben het zonder typische klachten (asymptomatisch), waardoor het lang onder de radar blijft.
Perifeer arterieel vaatlijden treft zowel mannen als vrouwen, meestal vanaf middelbare leeftijd. Mannen melden gemiddeld vroeger klachten, terwijl PAV bij vrouwen vaak later wordt vastgesteld. Daar zijn meerdere redenen voor. Zo kunnen de symptomen bij vrouwen subtieler zijn. En zeker op oudere leeftijd zijn er vaak ook andere mogelijke oorzaken van beenpijn, zoals rugproblemen, gewrichtsklachten of neuropathie.
Lees ook: Spataders: oorzaken, behandeling en hoe voorkomen?
Risicofactoren voor etalagebenen
De risicofactoren voor PAV lijken op die van andere vormen van slagaderverkalking:
- Roken: de belangrijkste risicofactor
- Diabetes
- Hoge bloeddruk
- Hoge cholesterol
- Overgewicht
- Weinig lichaamsbeweging
- Hogere leeftijd
- Familiale aanleg voor hart- en vaatziekten
Vaak gaat het om een combinatie van deze factoren, die de vaatwand beschadigen, plaquevorming versnellen en de bloedstroom verminderen.
Lees ook: Hart- en vaatziekten: zowel genetische als leefstijlrisico’s
Symptomen van perifeer arterieel vaatlijden of etalagebenen
- pijn, kramp of een verzurend gevoel in de kuit (soms bil of dij) tijdens het wandelen
- verdwijnt bij rust en komt terug als je opnieuw stapt
Andere mogelijke signalen
- sneller moe of “zwaar” gevoel in de benen
- koude voeten
- minder haargroei op de onderbenen en/of voeten (door verminderde doorbloeding van de huid en haarzakjes)
- trager genezende wondjes
- tintelingen, gevoelloosheid of spierzwakte in het been of de voet (zeker bij ernstigere doorbloedingsproblemen, soms ook bij diabetes)
Lees ook: Beroerte: symptomen en behandeling
Is PAV gevaarlijk?
Lees ook: Hartinfarct en hartstilstand (Acuut coronair lijden)
Hoe gebeurt de diagnose?
- Enkel-arm index (EAI): Een eenvoudige meting die de bloeddruk aan je enkel vergelijkt met die aan je arm. Een lage waarde wijst op verminderde doorbloeding.
- Inspanningstest (looptest): Soms wordt de enkel-arm index opnieuw gemeten na een inspanning, om te zien of en hoe sterk de doorbloeding in de benen daalt tijdens het wandelen.
- Doppler/duplex-echografie: Brengt de bloedstroom en vernauwingen in beeld.
- Angiografie: Deze techniek wordt vooral gebruikt wanneer een ingreep overwogen wordt, om precies te zien waar en hoe ernstig de vernauwing is. De arts brengt via een katheter een contrastvloeistof in de bloedvaten, waarna beelden worden gemaakt. Dat geeft een gedetailleerd overzicht van de bloedstroom, en zo kan de behandeling beter worden gepland.
Lees ook: Wat is een coronarografie (coronaire angiografie)?
Behandeling: wat werkt echt bij etalagebenen?

De aanpak van etalagebenen hangt af van je klachten, de ernst van de vernauwing en je algemeen cardiovasculair risico. Vaak gaat het om een combinatie van deze behandelingen:
Leefstijl en (loop)therapie
Dit is vaak de basis van de behandeling:
- Stoppen met roken: dit is de belangrijkste stap die je zelf kan zetten.
- Gesuperviseerde looptherapie: je traint met begeleiding (vaak kinesitherapie) om je loopafstand op te bouwen. Concreet komt het meestal neer op herhaald wandelen tot net voor/tegen het pijnpunt, kort rusten en opnieuw wandelen, en dat meerdere keren per week. Na enkele maanden kan je meestal verder stappen met minder klachten.
- Gezonde voeding en gewichtsaanpak: vooral hart- en vaatvriendelijk eten, zoals veel groenten, fruit en volle granen, minder verzadigd vet en zout.
Medicatie
Medicatie bij etalagebenen is vooral bedoeld om het risico op hart- en vaatcomplicaties te verkleinen en de aandoening onder controle te houden. Zo schrijven artsen vaak cholesterolverlagers en bloeddrukmedicatie voor, en soms ook bloedverdunners om de kans op klonters te verkleinen. In bepaalde gevallen kunnen ook vaatverwijdende geneesmiddelen worden overwogen. Die zorgen ervoor dat de bloedvaten zich beter openen, waardoor de doorbloeding kan verbeteren en de loopafstand soms toeneemt. Het effect verschilt wel van persoon tot persoon en ze worden daarom vooral gebruikt als aanvulling, niet als vervanging van beweging en leefstijlaanpassingen.
Operatieve ingreep
Als de klachten ernstig blijven ondanks een optimale behandeling of als de doorbloeding sterk verminderd is, kan een ingreep nodig zijn. Meestal gaat het om een angioplastiek, waarbij het vernauwde bloedvat wordt opgerekt en soms een stent wordt geplaatst, of om een bypass, waarbij het bloed via een omleiding rond de vernauwing wordt geleid.
Wat kan je zelf doen aan etalagebenen?
Als je etalagebenen hebt, zijn er een paar dingen die je zeker moet onthouden. Regelmatig bewegen, en vooral wandelen, is zeer belangrijk. Ga liever meerdere keren per week korter wandelen dan af en toe een lange, zware inspanning. Ook stoppen met roken is een van de belangrijkste stappen die je kan zetten. Daarnaast speelt voeding een rol. Een eetpatroon in mediterrane stijl met veel groenten, fruit, volkorenproducten en gezonde vetten is goed voor je algemene vaatgezondheid. Tot slot is het belangrijk om medicatie correct in te nemen, zoals voorgeschreven, zeker wanneer het gaat om bloeddruk- of cholesterolmedicatie of bloedverdunners.
Sommige ziekenfondsen bieden extra tegemoetkoming voor stap- en oefentherapie bij claudicatio intermittens (etalagebenen). Vraag je arts of hulpverlener wat in jouw situatie geldt en check de details bij je ziekenfonds, want de voorwaarden zijn niet overal hetzelfde.
Lees ook: Langer leven met mediterraan dieet
Lees ook: Terugbetaling oefentherapie bij ‘etalagebenen’
Conclusie
Etalagebenen ontstaan doordat de bloedtoevoer naar de beenspieren bij inspanning tekortschiet. De aandoening komt vaak voor, vooral op latere leeftijd, en is een signaal om je hart- en vaatgezondheid onder de loep te nemen. Met een tijdige diagnose, gerichte behandeling en enkele aanpassingen in je leefstijl kan je de klachten meestal goed onder controle houden en je dagelijkse activiteiten blijven doen.
Bronnen:
https://hartenvaatcentrum.mumc.nl
https://www.thuisarts.nl
https://www.hartstichting.nl
https://www.uzleuven.be
https://www.mayoclinic.org