- boeken/interviewsPodcast huidverzorging: hoe kan je je huid best verzorgen?
- boeken/interviewsPodcast over voedselovergevoeligheden: van voedselallergie tot -intolerantie
- videoHebben we steeds vaker last van hooikoorts?
- dossierPuistjes uitknijpen: waarom zijn 'pimple popper'-filmpjes zo populair?
- dossierWat zijn de symptomen van een nikkelallergie?
Alles over zonneallergie: klachten, oorzaken en behandeling
dossier
Mogelijk 1 à 2 Belgen op 10 zou in meerdere of mindere mate last hebben van zonneallergie. Dat is een abnormale huidreactie bij blootstelling aan de zon of de zonnebank, en soms ook aan andere lichtbronnen zoals gloeilampen.
De meest voorkomende vorm van zonneallergie is de zogenaamde polymorfe lichteruptie (afgekort: PMLE). PMLE ontstaat vooral bij mensen met een lichte huidskleur die in de zon meestal rood verbranden en zelden bruin worden. Maar mensen van elke huidskleur kunnen PMLE ontwikkelen. Meestal begint het op jong volwassen leeftijd (tussen 10 en 30 jaar). De aandoening kan echter op elke leeftijd beginnen, ook wanneer men voorheen wel goed zonlicht kon verdragen. PMLE komt evenveel voor bij mannen als vrouwen, maar zou de laatste tijd meer en meer optreden bij (jonge) vrouwen.
Lees ook: Waarom verbrandt je huid in de zon?
Klachten
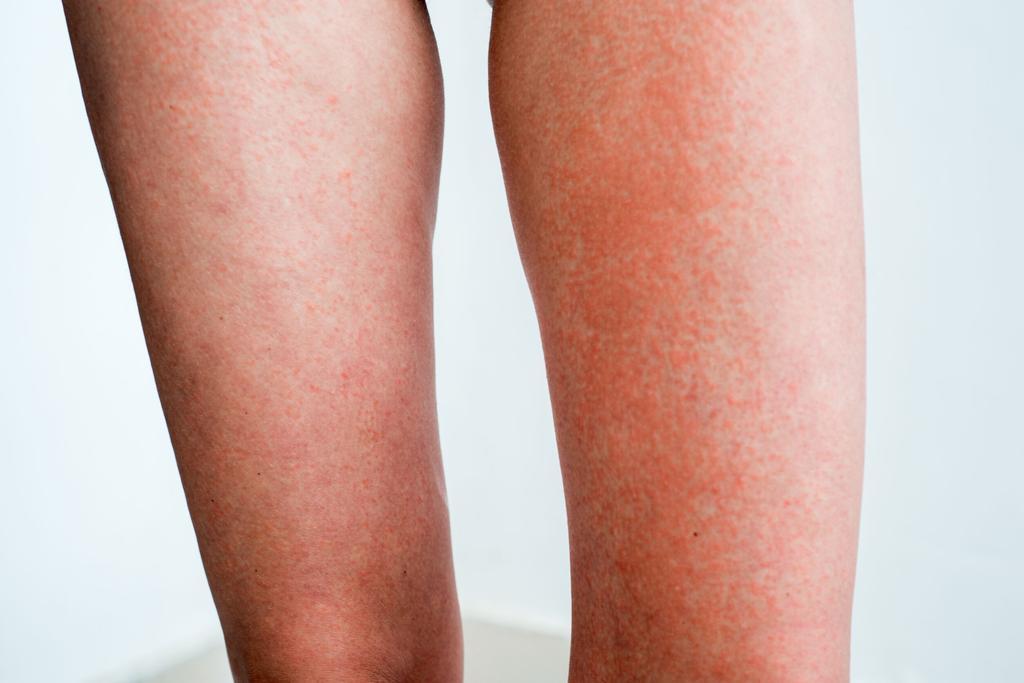
- De huid is gespannen, warm en rood.
- Sterk jeukende kleine bobbeltjes op de aan licht blootgestelde delen van de huid, zoals gelaat, nek, handruggen, onderarmen, ellebogen, en onderbenen.
- Soms blaasjes, zwelling en schilfering van de huid.
- De huidreacties kunnen zich uitbreiden naar niet aan licht blootgestelde delen van de huid (bv. rug, borstkas).
Een aparte vorm van zonneallergie is ‘lente-oren’:
- De bultjes en blaasjes zitten alleen op de oren.
- Kinderen kunnen dit krijgen, vooral jongens.
- Ze hebben het in het voorjaar. Vandaar de naam ‘lente-oren’.
De huidafwijkingen ontstaan meestal 24 tot 48 uur, soms 3 tot 5 dagen na de blootstelling aan het zonlicht.
Bij de meeste patiënten beginnen de klachten ieder voorjaar en verdwijnen ze bij herhaalde blootstelling aan zonlicht in de loop van de zomer. Ook kan het optreden tijdens een wintersportvakantie. Sommige mensen krijgen alleen klachten tijdens een zonvakantie met zeer hevige zonneschijn. In de winter verdwijnen de klachten helemaal, om bij het eerste zonlicht weer op te duiken. Het merendeel van de patiënten heeft slechts een keer per jaar een milde en korte episode van klachten. In ernstige gevallen blijven reacties ontstaan na iedere blootstelling aan (zon)licht. Soms verergert het in de loop van de jaren, soms treedt spontaan een verbetering op.
Lees ook: Warmte-uitslag of zweetbrand: huiduitslag door zweten
Oorzaken
PMLE ontstaat door een afwijkende reactie op ultraviolet licht. UVA-stralen van de zon worden als de belangrijkste oorzaak gezien. Ontstaan de huidreacties ook achter glas, in de schaduw of tijdens lichte bewolking of ondanks zonbeschermende middelen, dan is UVA alleszins de boosdoener. Zonnebanken bestaan ook voor het grootste gedeelte uit UVA –straling.
Waarom de abnormale huidreacties optreden, is echter niet bekend. Maar er zijn aanwijzingen dat PMLE het resultaat is van een allergische reactie. Door UV-bestraling van de huid kunnen allerlei stoffen en bestanddelen van de huid worden aangemaakt of afgebroken. Een bekende zonlicht-gestuurde reactie is de vorming van pigment en vitamine D. In het geval van PMLE ontstaat waarschijnlijk een bestanddeel in de huid dat herkend wordt door afweercellen. Deze afweercellen hebben het idee dat deze stof niet goed is voor het lichaam en dat deze stof moet worden aangevallen en afgebroken. Elke keer dat deze stof in de huid gemaakt wordt treedt er een aanval op van afweercellen.
Lees ook: Huidkanker: wat is het verschil tussen UVA- en UVB-straling?
Behandeling
Zonder behandeling en met uit de zon te blijven is er spontane genezing na 7-10 dagen.
Geneesmiddelen worden slechts bij ernstige klachten gebruikt.
- Antihistaminica helpen tegen de jeuk.
- Corticosteroïdencrèmes: tegen jeuk en zwelling.
- Bij uitgebreide letsels kan men corticosteroïden in pilvorm toedienen. Eventueel kan de arts ook besluiten tot een eenmalige inspuiting met corticosteroïden voor een zonnevakantie.
- Antimalariamiddelen: Hydroxychloroquine (Plaquenil) wordt gebruikt voor de preventieve behandeling. De aanbevolen dosis bedraagt 400 à 600 mg p.d., te beginnen 7 dagen vóór de blootstelling aan de zon; de behandeling dient gedurende de eerste 15 dagen van de blootstelling te worden voortgezet.
- Niet werkzaam zijn Bèta-caroteen capsules en vitamines of andere voedingssupplementen.
Lees ook: Verbrand door de zon: wat kan je doen?
Wat kan je zelf doen?
- Lichtgewenning is het belangrijkste. Vanaf de eerste zon in maart - april begint men geleidelijk wat te zonnebaden. Begin met enkele minuten in de vroege lente en systematisch de duur van het zonnebad verlengen. Vermijd vooral in het begin de zon tussen 11 en 15 uur.
- Bij ernstige vormen kan een lichttherapie aangewezen zijn. Hierbij wordt ieder voorjaar gedurende een aantal weken, 2 tot 3 keer per week, de huid belicht met een ultraviolette lichtbron. Bij PUVA-therapie moet men voor iedere bestraling bepaalde medicijnen (psoralenen) innemen, die de huid gevoeliger maken voor licht. Deze kuur moet elk jaar herhaald worden want na elk zomerseizoen raak je de zongewenning weer kwijt.
- Bescherming tegen de zon
- Uit de zon blijven; vooral tussen 11.00 en 15.00 uur. De UV-straling is dan het sterkst.
- Kleding geeft de beste bescherming. Luchtige lange broeken of rokken en (T-)shirts met lange mouwen, bij voorkeur in donkere kleuren. Draag ook een breed gerande hoed of pet.
- Ook onder de parasol en bij bewolking bereikt veel zonlicht (UVA) de huid.
- Achter glas bereikt UVA de huid wel en UVB niet.
- In het hooggebergte bereikt meer zonlicht (vooral UVB) de aarde.
- Gebruik altijd een zonnebrandmiddel met hoge beschermingsfactor die zowel tegen UVA als tegen UVB beschermt.
- Vermijd plotselinge blootstelling aan felle zon (wintersportvakanties).
Lees ook: Is “voorbruinen” onder de zonnebank een goed idee?
Andere overgevoeligheidsreacties
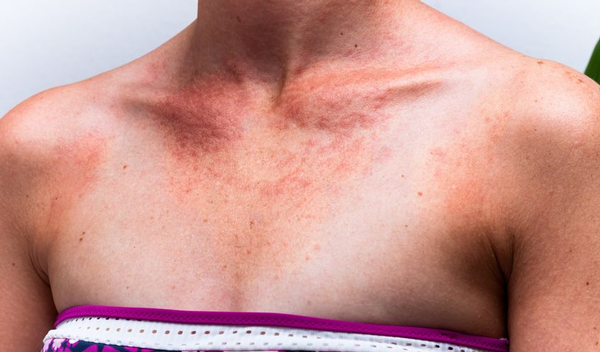
- Juvenile spring eruption
Jonge kinderen kunnen aan de oorschelpen blaasjes of bobbeltjes krijgen die al dan niet jeuken. Ze komen altijd op in het voorjaar, van maart tot mei, en veroorzaken een tweetal weken last. Daarna verdwijnen ze weer tot de lente van het volgende jaar. Na enkele jaren blijven ze helemaal weg. - Porfyrie
Porfyrie is een zeldzame erfelijke stofwisselingsziekte waarbij er iets misloopt bij de aanmaak van bloed, door een aangeboren gebrek aan specifieke enzymen. Daardoor stapelen stoffen zich op in het lichaam. Porfyrie kan allerlei lichamelijke problemen veroorzaken, waaronder een overgevoeligheid voor licht. Eén vorm van porfyrie is EPP of erythropoietische protoporfyrie. Die manifesteert zich al op kinderleeftijd. Wordt een kind met EPP blootgesteld aan zichtbaar licht, dan krijgt het scherpe pijnsteken. De pijn verdwijnt na enkele uren maar herbegint als het kind weer in natuurlijk daglicht komt. Aan de huid is meestal niets te zien, zodat het even kan duren voor de juiste oorzaak gevonden wordt. Alleen een bloedonderzoek kan duidelijk maken wat er aan de hand is. - Zonne-urticaria
Je krijgt netelroos ofwel grote, jeukende bulten op de huid die aan de zon blootgesteld wordt. Ze komen op zodra je in de zon komt, maar verdwijnen bijna meteen en zeker binnen de 24u, als je tenminste uit de zon gaat.
Lees ook: Netelroos (urticaria)
- Dermatosen
Sommige cosmetica, geneesmiddelen en planten kunnen in combinatie met zonlicht een overgevoeligheidsreactie (of fotosensibilisatie) veroorzaken.
Men onderscheidt fototoxische en fotoallergische huidletsels of dermatosen.
Fototoxische dermatosen zijn een abnormale reactie van de huid door de interactie van een chemische stof en licht.
De reactie is dosisafhankelijk. Ze wordt vooral gekenmerkt door verbranding (type zonneslag met roodheid en eventueel blaarvorming), die beperkt is tot zones die aan de zon of UV-stralen werden blootgesteld, en snel na blootstelling aan zonlicht of UV-stralen optreedt.
De letsels genezen meestal vlot.
Indien het geneesmiddel niet meer wordt genomen, treden de huidletsels bij vernieuwde blootstelling aan zonlicht of UV-stralen niet opnieuw op. Mits doeltreffende bescherming tegen de zon of de UV-stralen kan het geneesmiddel zo nodig opnieuw worden gebruikt.
Fotoallergische dermatosen veronderstellen de tussenkomst van het immuunsysteem. Kruisreacties tussen chemisch verwante moleculen zijn mogelijk. De reacties kunnen verschillende vormen aannemen, maar zien er vaak rood en schilferend uit, zoals eczeem. Ze komen vooral (maar niet uitsluitend) voor op de lichaamsdelen die aan zonlicht of UV-stralen werden blootgesteld.
Na stoppen van het verantwoordelijke geneesmiddel, of na stoppen van de blootstelling aan de zon of de UV-stralen, verdwijnen de reacties langzaam. Elke - zelfs minieme - blootstelling aan zonlicht of UV-stralen, zal de huidaandoening opnieuw uitlokken of verergeren wanneer het geneesmiddel wordt ingenomen. In zeldzame gevallen kan het zonlicht alleen, buiten elke inname van het geneesmiddel, een opstoot uitlokken.
Mogelijke boosdoeners zijn lokaal werkende stoffen en systemische geneesmiddelen.

Lokaal werkende stoffen
- Stoffen uit planten
Diverse planten (Grote http://16479" target="_blank">berenklauw, boterbloem, selderij, pastinaak, engelwortel, peterselie, dille, wijnruit, Sint Janskruid...) bevatten stoffen die een fototoxische reactie kunnen geven. Zij kunnen ook in sommige cosmetica voorkomen. Vaak zijn de letsels streepvormig omdat het contact meestal gebeurt door tegen de plant aan te lopen. - Stoffen uit koolteer
Koolteerderivaten worden nog steeds gebruikt als geneesmiddel tegen verschillende typen huidziekten. Ook sommige shampoos kunnen teer bevatten. - Kleurstoffen
Sommige fotosensibiliserende kleurstoffen (bv. eosine, fluoresceïne of fluorescerende vloeistof) kunnen worden toegevoegd aan cosmetica. - Antibacteriële en antischimmelmiddelen
De fotosensibiliserende preparaten worden in ons land weinig of niet gebruikt. Zij kunnen echter in sommige buitenlandse producten voorkomen. - Zonnebrandcrèmes
p-Aminobenzoylzuur (PABA) en zijn derivaten worden vaak gebruikt in zonnecrèmes als UVB-filter. Ook andere bestanddelen (benzofenonen, dibenzoylmethanen en cinnamaten) kunnen reacties uitlokken. - Parfums
Enkele parfumstoffen (bijv. 6-methylcoumarine) kunnen oorzaak zijn van fotosensibilisatie. Musk-ambrette is in dat verband zeer berucht. - Lokaal toegepaste geneesmiddelen met fotoallergische bijwerking, zoals NSAID-crèmes, lokale retinoïden (tretinoïne, adapaleen), imiquimodcrème, chloorhexidine of zilversulfadiazine.
Systemische geneesmiddelen
- Antimicrobiële middelen/antibiotica: Tetracycline en sommige derivaten zijn bekend als een vaak voorkomende oorzaak van fototoxische reacties. Ook sommige chinolonen en sulfamiden kunnen soortgelijke klachten geven.
- Schimmelwerende middelen zoals terbinafine, ketoconazol, itraconazol
- Antidepressiva: serotonineheropnameremmers, sint-janskruid
- Anti-epileptica: carbamazepine
- Benzodiazepinen: alprazolam, chloordiazepoxide
- Kankergeneesmiddelen: methotrexaat, vinblastine, fluorouracil
- Middelen tegen hoge bloeddruk (plaspillen): Uit deze groep van geneesmiddelen zijn furosemide (Lasix) en thiazide diuretica bekend als mogelijke fotosensibilisatoren.
- Hartpillen
- Sommige middelen tegen ritmestoornissen (amiodaron – Cardarone, bètablokkers…)
- Cholesterolverlagende middelen (fibraten, statines).
- Middelen tegen suikerziekte
- Sulfamiden
- Orale anticonceptie (de pil)
- Oestrogenen in orale anticonceptiva kunnen een fotoallergische reactie veroorzaken.
- Pijnstillers: bijvoorbeeld ibuprofen, diclofenac
- Ontstekingsremmers (bijv. meloxicam, piroxicam, tenoxicam, ketoprofen, etofenamaat)
- Orale retinoïden: isotretinoïne en tretinoïne.
Lees ook: Wat is een anafylactische shock?
Preventie
- Lees de bijsluiter van elk geneesmiddel goed. Vermeldt hij als mogelijke bijwerking fotosensibilisatie, wees dan erg voorzichtig met zonnebaden en zonnebanken.
- Wanneer na toediening van om het even welk geneesmiddel netelroos of een eczeemachtige huidreactie optreedt bij blootstelling aan zonlicht of UV-stralen, is het aanbevolen dat aan je arts te melden. Het is beter dit geneesmiddel ook later niet meer te gebruiken. Als het geneesmiddel noodzakelijk is moet je blootstelling aan zonlicht of UV-stralen vermijden.
- Draag handschoenen en lange mouwen of gebruik een zonneproduct als je in zonnige omstandigheden werkt met fotosensibiliserende planten.
Lees ook: Warmte-uitslag of zweetbrand: huiduitslag door zweten