Het syndroom van Henoch-Schönlein / Een allergische ontsteking van bloedvaatjes
In dit artikel
Het syndroom van Henoch-Schönlein / Een allergische ontsteking van bloedvaatjes
dossier Het syndroom van Henoch-Schönlein, ook Henoch-Schönlein purpura (HSP) genoemd, is een vrij zeldzame vorm van bloedvatontsteking (vasculitis) die veroorzaakt wordt door een verstoorde werking van het afweersysteem.
Wat is het syndroom van Henoch-Schönlein?
Het gaat om een ontsteking van de kleine bloedvaatjes (vasculitis) in de huid, de nieren, de darm… Deze bloedvaatjes laten daardoor veel vocht en eiwitten door. Die ontstekingsreactie wordt uitgelokt door lichaamseigen antistoffen van het IgA type die zich aan de vaatwand hechten.

Bij het syndroom van Henoch-Schönlein hebt u kleine bloeduitstortingen (purpura) op de onderste ledematen. Bijbehorende klachten zijn buikpijn, pijnlijke en dikke gewrichten en nierfunctiestoornissen.
De ziekte is vrij zeldzaam en komt vooral bij kinderen voor tussen de leeftijd van 4 en 11 jaar. De piekleeftijd van ontstaan is 5 jaar. Op kinderleeftijd zijn er twee keer zo veel jongens dan meisjes aangedaan. Op volwassen leeftijd krijgen vrouwen echter vaker de aandoening.
Oorzaken: hoe ontstaat het syndroom van Henoch-Schönlein?
De oorzaak is niet geheel duidelijk. Waarschijnlijk gaat het om een overgevoeligheids- of autoimmuunreactie van het eigen afweersysteem tegen bepaalde infecties. Meestal hebben de kinderen enkele weken voor het ontstaan van de klachten een infectie van bijvoorbeeld de luchtwegen gehad. Dat verklaart mogelijk waarom de aandoening vooral in de herfst en winter gezien wordt en zelden in de zomer.
Ook een insectenbeet, sommige geneesmiddelen (zoals antibiotica) en uitzonderlijk een vaccinatie kunnen het ontstekingsproces in gang zetten.
Wat zijn de verschijnselen van het syndroom van Henoch-Schönlein?
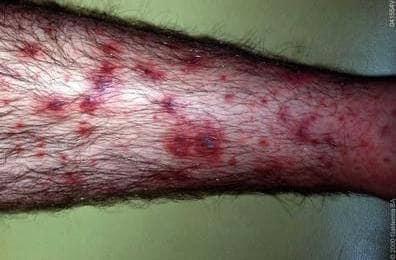
HPS purpura - afbeelding: www.huidarts.com
Het syndroom van Henoch-Schönlein wordt gekenmerkt door paarsrode niet wegdrukbare vlekken op de huid van de benen en billen, nierafwijkingen, gewrichtsklachten en buikkrampen. De huidafwijking is altijd aanwezig.
Huidafwijkingen
Op de huid verschijnen plotseling paarsrode vlekjes (‘purpura’), die snel in grootte kunnen toenemen. Ze zijn niet wegdrukbaar. Ze zijn een gevolg van bloeduitstortingen door ontstekingen van de bloedvaatjes in de huid.
Het komt vooral voor op de bovenbenen en op de billen, soms ook op de romp. Ook opvallend is de aanwezigheid ervan op drukplaatsen van bijvoorbeeld het elastiek van sokken. Als ze groter zijn lopen de plekken meer in elkaar over.
De duur van de huidafwijking is wisselend maar duurt bij de meeste kinderen enkele weken. Soms keert het terug nadat het aanvankelijk leek te zijn verdwenen.
Gewrichtsklachten
Ook de grote gewrichten zoals knie, enkel, elleboog of pols kunnen ontstoken zijn. Het gewricht is pijnlijk bij bewegen en er is een lichte zwelling aanwezig. In combinatie met de huidafwijkingen is de diagnose dan niet moeilijk te stellen. Dit komt bij ongeveer 60 procent van de patiënten voor.
Nierproblemen
Er kan een nierontsteking ontstaan waardoor bloed en eiwit in de urine terecht komen. Ook een hoge bloeddruk en vochtophoping in het lichaam (bijv. ookleden, enkels) kunnen een gevolg van de gestoorde nierfunctie zijn. Nierproblemen komen bij ongeveer de helft van de patiënten voor. Bij 5 procent van de gevallen , en dan vooral bij volwassenen, is de nierschade blijvend.
Deze nierafwijkingen kunnen tot een half jaar na het begin van de huidverschijnselen optreden. Indien bij het urine onderzoek geen afwijkingen worden gevonden, kan ervan worden uitgegaan dat de nieren niet bij het proces zijn betrokken.
Buikpijn
Vooral als er uitgebreide huidafwijkingen zijn, kunnen de bloedvaatjes in de darmwand ontstoken zijn, en kunnen er buikkrampen of koliekachtige buikpijnen voorkomen. Dit kan ook gepaard gaan met misselijkheid en braken. Dit komt bij ongeveer de helft van de patiënten voor.
Soms begint het syndroom van Henoch Schönlein met hevige buikpijn voordat er huidverschijnselen zijn.
Andere orgaanschade
Bij jongens kunnen soms bloedingen in de teelballen optreden, wat gepaard gaat met hevige pijn.
Koorts
De aandoening gaat meestal gepaard met koorts.
Diagnose: Welke onderzoeken gebeuren er?
Bij huiduitslag die u niet kunt wegdrukken, moet u altijd uw huisarts raadplegen. Wanneer je arts verspreide huidbloedingen vaststelt, zal hij steeds verder onderzoek doen omdat de bloedingen mogelijk niet beperkt zijn tot de huid alleen. Er is ook aantasting mogelijk van de bloedvaten van de inwendige organen (darmen en nieren) met bloedingen tot gevolg. Dat kan leiden tot ernstige complicaties.
• Daarom gebeurt er steeds een uitgebreid bloedonderzoek, urine-onderzoek, keeluitstijkje met kweek van bacteriën.
• Er kunnen verdere technische onderzoeken (bijv. echografie) gebeuren.
• Soms is het nodig om een stukje huid in het labo te laten onderzoeken (huidbiopsie) om de diagnose te bevestigen.
• Bij vermoeden van nieraantasting wordt u verwezen naar een nierspecialist (nefroloog). Wanneer een significante nierschade is vastgesteld volgt er altijd een nierbiopsie.
Hoe wordt het syndroom van Henoch-Schönlein behandeld?
HSP is meestal een goedaardige aandoening die spontaan binnen 4 tot 6 weken geneest. Patiënten die nierschade hebben opgelopen blijven meestal jarenlang onder controle dan wel behandeling.
• Gewrichtspijn kan als dit erg heftig is met pijnstillers worden behandeld.
• Soms worden corticosteroïden voorgeschreven. Dit zijn ontstekingsremmende medicijnen.
• Eventuele onderliggende (bacteriële) infecties worden met antibiotica behandeld.
• Een eventuele nierontsteking wordt behandeld met hoge dosissen cortisone (ontstekingsremmer) of immuunglobulines (afweerstoffen). Slechts zeer zelden zijn immuunsuppressiva (medicatie die het immuunsysteem onderdrukt) nodig.
Bronnen














