Kenmerken Prader-Willi syndroom (PWS): lichamelijke symptomen, leer- en gedragsproblemen
dossier
Het Prader-Willi syndroom of HHHO (Hypotonie, Hypomentie, Hypogonadisme, Obesitas), is een zeldzame aangeboren genetische afwijking op het chromosoom 15. Typische kenmerken zijn onder meer spierslapte, groeistoornissen, onverzadigbare eetlust vanaf kleuterleeftijd, zwaarlijvigheid, verstandelijke beperking en gedragsproblemen.
Alhoewel PWS een vrij zeldzame aandoening is (men schat dat het voorkomt bij ongeveer 1 op 10 à 20.000 kinderen), is het de belangrijkste genetische oorzaak van zeer ernstig overgewicht bij kinderen. Kinderen kunnen niet genezen van PWS, maar met een aangepaste behandeling en begeleiding kunnen de gevolgen ten dele opgevangen worden.
Prader-Willi syndroom (PWS) kan zowel jongens als meisjes treffen, maar het afwijkende chromosoom 15 is bij PWS altijd afkomstig van de vader.
Typische kenmerken van het Prader-Willi syndroom
De symptomen en kenmerken van PWS hebben vooral te maken met een slechte werking van de hypothalamus. Dat is het deel van de hersenen waar o.a. de overlevingsfuncties zoals hongergevoel, temperatuurregeling, pijngevoeligheid, geslachtsontwikkeling enzovoorts gestuurd worden. De hypothalamus stuurt ook de hypofyse aan, een belangrijke hormoonklier in het lichaam. Omdat de hypothalamus niet goed functioneert, kan de hypofyse ook niet goed werken. De hypofyse geeft hierdoor te weinig hormonen af. Het gaat hierbij om groeihormoon, geslachtshormoon, bijnier stimulerend hormoon en schildklierhormoon.
De verschijnselen en de intensiteit ervan verschillen sterk van persoon tot persoon, naargelang onder meer de preciese genetische fout die verantwoordelijk is voor PWS.
Sommige symptomen zijn al snel na de geboorte zichtbaar, andere ontstaan pas na de leeftijd van twee jaar of later.
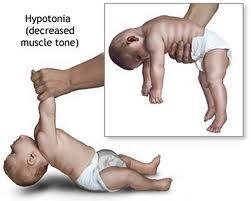
PWS wordt gekenmerkt door een zeer lage spierspanning direct na de geboorte. Deze lage spierspannning is zeer opvallend en kan heel wat gevolgen hebben.
• Meestal is het kind weinig beweeglijk. Dit kan al tijdens de zwangerschap merkbaar zijn.
• Verhoogde kans op een stuitligging en een keizersnede.
• Na de geboorte: Weinig en zacht huilen en veel slapen.
• Voedingsproblemen en geringe gewichtstoename: de meeste zuigelingen kunnen zelf niet voldoende drinken (slechte zuigreflex) en hebben sondevoeding nodig. Vanaf de leeftijd van ongeveer 9 maanden normaliseert de voeding en de gewichtstoename zich.
• De motorische ontwikkeling verloopt meestal trager. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen, te gaan zitten en te gaan staan. Het kind gaat laat zitten (meestal rond 12 maanden) en laat lopen (meestal rond 20-30 maanden). Soms zijn er evenwichtsproblemen. De fijne motoriek is meestal intact.
• Verhoogde kans op platvoeten.
• Ook de spraakontwikkeling kan vertraagd verlopen en/of ze zijn moeilijk verstaanbaar door de spierslapte in de mond.
Kinderen met PWS hebben vaak een specifieke taalontwikkelingsstoornis (Dyspraxia) die een goede mondmotorische coördinatie (dys=moeilijk, praxie=beweging) belet. Dyspraxie in de hersenen van deze kinderen veroorzaakt andere moeilijkheden omdat de mondbewegingen en de mond- en ademhalingsspieren slecht coördineren.
• Verhoogde kans op (luchtweg)infecties door de zwakte van de ademhalingsspieren.
• Langdurig bedplassen.
• De lage spierspanning verdwijnt geleidelijk aan vanaf de leeftijd van 1 à 2 jaar, maar ook oudere kinderen en volwassenen met PWS hebben een lagere spierspanning en minder spiermassa, waardoor ze minder spierkracht hebben en sneller vermoeid zijn.
2. Onverzadigbare eetlust (hyperfagie)
Rond de kleuterleeftijd (vanaf ongeveer 2 à 4 jaar, soms later) ontstaat geleidelijk een enorme eetlust zonder een gevoel van verzadiging. Er blijft een hongergevoel ondanks een volle maag. Een kind met PWS kan drie tot zes keer meer eten dan een leeftijdsgenoot en nog honger hebben. Iemand met PWS kan zich bijna letterlijk dood eten.
Dit kan vanaf de leeftijd van ca. 8 jaar leiden tot een echte obsessie, waarbij het kind eten verbergt of steelt, bedorven of diepgevroren eetwaren, afval en dierenvoeding eet, enzovoorts. Vaak verbetert de eetdrang rond de leeftijd van 20 jaar.
• De eetdrang verhoogt het risico op verslikken en verstikken, en op een maagverwijding.
• In tegenstelling tot de toegenomen eetlust, hebben kinderen met het Prader-Willi syndroom meestal weinig dorst en drinken ze weinig uit zichzelf. Vooral bij warm weer ontstaat hierdoor een kans op uitdroging.
3. Obesitas
De energiebehoefte van een kind met Prader-Willi ligt ongeveer 30 à 40 % lager dan het gemiddelde van hun leeftijdsgenoten. In combinatie met hun onverzadigbare eetlust leidt dit zonder stricte beperking van de voeding tot ernstig overgewicht of obesitas.
• Dit gaat gepaard met een ongewone lichaamssamenstelling: veel lichaamsvet, weinig spiermassa, vetverdeling ter hoogte van buik, dijen en billen.
• Dit verhoogt de kans op diabetes type 2, hart- en vaatziekten, hoge bloeddruk en overbelasting van de gewrichten en de rug.
4. Groeiachterstand
• Beperkte lengtegroei: De lichaamslengte bij mannen is gemiddeld ± 1,55 m; bij vrouwen ± 1,50 m.
• Kleine en/of smalle handen en voeten, met een rechte lijn tussen pink en pols.
• Groeivertraging kan al voor de geboorte optreden (intra-uteriene groeivertraging) waardoor het kindje te klein is voor de zwangerschapsduur. Kinderen met PWS hebben vaak een lager geboortegewicht, maar de geboortelengte is meestal normaal.
5. Gebrekkige ontwikkeling geslachtsorganen (hypogonadisme)
• Kleine geslachtsorganen: jongens hebben een kleine penis en/of teelballen, en de teelballen zijn vaak niet ingedaald; meisjes hebben erg kleine schaamlippen en/of clitoris.
• Vertraagde of uitblijvende puberteit: bij jongens kleine geslachtsorganen, weinig aangezichts¬- en lichaamsbeharing, ontbrekende stemwisseling; bij meisjes geen of onregelmatige menstruatie, geringe borstontwikkeling.
• Soms vervroegde puberteitsbeharing en jeugdpuistjes (voor de leeftijd van 8 jaar) (Premature adrenarche).
• Meestal onvruchtbaarheid.
• Verhoogde kans op osteoporose.
6. Typische aangezichtskenmerken
• Proportioneel lang hoofd (dolichocephalie),
• smal voorhoofd,
• amandelvormige ogen,
• smalle neusbrug
• dunne, tentvormige bovenlip,
• naar onder gerichte mondhoeken.
7. Verstoorde pigmentatie (hypopigmentatie)
Lichte ogen en haar, bleke huid, die gevoelig is voor zonnebrand.
8. (Meestal lichte tot matige) verstandelijke beperking met leer- en spraakstoornissen.
• De meeste kinderen met PWS hebben een lager IQ (gemiddeld rond 60-75) dan gemiddeld. Ze zijn meestal beter in talen dan in rekenen.
• Merkwaardig genoeg zijn kinderen met PWS meestal zeer behendig met puzzles.
• Vaak articulatiestoornissen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het Prader-Willi syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Veel volwassenen blijven daarom aangewezen op begeleiding bij het wonen en werken.
9. Gedragsproblemen
• Jonge kinderen met het Prader-Willi syndroom zijn vaak heel rustig, vrolijk en meegaand van karakter. Ze hebben veel behoefte aan knuffelen en contact met bekende personen.
• Vanaf de leeftijd van ongeveer 6-8 jaar kunnen ernstige gedragsproblemen ontstaan. Die kunnen te maken met de onverzadigbare eetlust en de frustraties omwille van de noodzaak om die eetlust in te tomen om ernstige obesitas te voorkomen. Maar ook los daarvan kunnen persoonlijkheids- en gedragsproblemen voorkomen.
Het gaat onder meer om stemmingswisselingen, driftbuien, prikkelbaarheid, koppigheid..., te weinig controle van emoties, dwangmatig gedrag (voortdurend handen wassen, obsessief vragen stellen, verzamelwoede...), en soms psychotisch gedrag (verlies contact met de werkelijkheid) en depressieve perioden.
Die problemen kunnen toenemen bij het ouder worden.
• Verhoogde kans op ADHD en autismespectrumstoornissen.
10. Slaap/ademhalingsstoornissen
• Apneu’s tijdens de slaap.
Kinderen en volwassenen met het Prader-Willi syndroom hebben vaak apneu’s tijdens de slaap. Dit houdt in dat ze gedurende meerdere seconden niet ademhalen. Het kan zijn dat de hersenen niet het signaal afgeven om opnieuw te gaan ademhalen (centrale apneu). Ook kan de luchtpijp bijna dichtvallen tijdens ontspanning in de slaap, waardoor het heel lastig is om adem te halen. Wanneer kinderen hierdoor wakker worden, gaat de luchtpijp weer open waardoor ze weer adem kunnen halen (obstructieve apneu, OSAS).
- Kinderen en volwassenen met overgewicht hebben vaker last van OSAS. Ook hebben kinderen met grote amandelen vaker last van OSAS.
- Wanneer kinderen verkouden zijn, kunnen de apneu’s toenemen.
- Bovendien zijn apneu's belastend voor het hart. Dit kan op oudere leeftijd leiden tot een hoge bloeddruk en een verdikking van de rechterkamerverdikking (Cor pulmonale), met kans op voortijdig overlijden.
• Toegenomen slaapbehoefte
- Door de apneu’s en het frequente wakker worden, is de slaap van kinderen met het Prader-Willi syndroom verstoord, waardoor ze niet goed uitrusten en overdag ook veel moeten slapen.
- Ook zonder OSAS, hebben jonge kinderen met het Prader-Willi syndroom een toegenomen slaapbehoefte. Kinderen met het Prader-Willi syndroom komen ook sneller in REM-slaap dan kinderen zonder dit syndroom.
• Narcolepsie
Een klein deel van de kinderen ontwikkelt de slaapaandoening narcolepsie, waardoor ze overdag plots in slaap kunnen vallen.
11. Hoge pijndrempel en gestoorde temperatuurregeling
Beide kunnen een verwonding of infectie maskeren. Personen met PWS klagen vaak pas over pijn als een infectie hevig is. Ze hebben vaak ook minder snel koorts, en de gewone temperatuur kan hoger of lager liggen dan gemiddeld. Jonge kinderen hebben vaak moeite om hun temperatuur op peil te houden (met kans op onderkoeling), maar raken ook snel oververhit.
12. Krabben en zelfbeschadiging ('skin picking')
Krabben en peuteren aan wondjes, insectenbeten enz. is een veel voorkomend probleem. De wondjes worden dikwijls maanden opengehouden door peuteren, waardoor infecties en littekens ontstaan. Door de verhoogde pijngrens kunnen ernstige letsels ontstaan.
13. Scoliose of kyfose (rugverkromming) en aangeboren heupdysplasie
Scoliose, kyfose en aangeboren heupdysplasie komen meer voor kinderen met PWS.
De scoliose is vaak in lichte mate al op jonge leeftijd aanwezig en neemt toe tijdens de puberteit.
De scoliose kan te maken hebben met de spierslapte, de heupdysplasie kan te maken hebben met het meer voorkomen van een stuitligging bij de geboorte.
14. Tandproblemen
Verhoogde kans op cariës (tandbederf) door het niet goed op elkaar sluiten van tanden en kiezen, een niet geheel ontwikkelde glazuurlaag op de kronen van tanden en kiezen (email-hypoplasie) en doordat kinderen met PWS minder speeksel produceren en het speeksel vaak wat dikker en taaier is.
15. Oogproblemen
Verhoogde kans op bijziendheid, verziendheid en scheelheid.
16. Onvermogen tot braken
Mensen met PWS braken niet, zelfs al eten zij niet-eetbare zaken zoals afval. Er is een verhoogde kans op diarree.
17. Bijnierproblemen
Vaak zijn de bijnieren van kinderen met het Prader-Willi syndroom kleiner dan gebruikelijk. Ook is de bijnier minder goed in staat om het bijnierschorshormoon cortisol af te geven. Hierdoor kunnen zij in situaties van ziek zijn (bv. een infectie), koorts of stress zieker worden. Dit kan soms levensbedreigend worden.
18. Traag werkende schildklier (Hypothyroidisme)
Omdat Prader-Willi syndroom een aandoening aan de hypothalamus is, kunnen ook andere functies die door de hypothalamus worden aangestuurd, verstoord zijn. Dit kan leiden tot een traag werkende schildklier waardoor te weinig schildklierhormoon wordt geproduceerd.
19. Licht verhoogde kans op epilepsie
20. Versterkte reactie op sommige medicijnen
Vooral bij medicijnen voor vermageren en gedragsbeïnvloeding.
Oorzaak
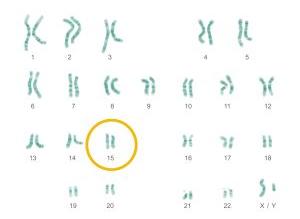
Normaal heeft iedereen twee chromosomen 15: het ene chromosoom is afkomstig van de moeder en het andere van de vader. Op elk chromosoom zitten honderden genen. Kenmerkend voor de 15Q11-13 regio van chromosoom 15 is dat alleen de genen afkomstig van de vader tot expressie komen en dus een functie vervullen. De genen afkomstig van het chromosoom 15 van de moeder komen in deze regio niet tot expressie, ze blijven 'stil' en vervullen dus geen functie.
Als op het chromosoom 15 van de vader een fout ontstaat, ontwikkelt zich het Prader-Willi syndroom. Als het afwijkende chromosoom 15 van de moeder komt, ontstaat het Angelman syndroom dat andere kenmerken heeft dan Prader-Willi.
Lees ook: Het Angelman Syndroom
Er zijn reeds verschillende genen geïdentificeerd die bij mensen met PWS afwezig of inactief zijn. Waarschijnlijk leidt dit tot een gebrekkige ontwikkeling en werking van de hypothalamus. Hierdoor ontstaan onder meer de groeistoornissen, de gebrekkige seksuele ontwikkeling, de voedingsproblemen en het overgewicht, de gebrekkige temperatuurregeling, de slaapproblemen...
De chromosoomfout kan, voor zover nu bekend, op vier manieren ontstaan.
1. Deletie
Hierbij ontbreekt een klein stukje DNA en dus enkele genen op een van de twee chromosomen nummer 15 (op de15q11-13 regio van het chromosoom). Het chromosoom 15 dat een stukje DNA mist, is bij PWS altijd afkomstig van de vader.
Dit defect ontstaat meestal bij toeval tijdens de vorming van de zaadcellen, bij de vader zelf is het chromosoom meestal normaal. De kans dat zoiets gebeurt is erg klein, de herhalingskans bij een volgende zwangerschap is dan ook uiterst klein. Deze afwijking komt voor bij ongeveer 50 tot 70% van de patiënten met PWS.
2. Maternale Uniparentale disomie (mUPD15)
Hierbij zijn beide chromosomen 15 afkomstig van de moeder.
Normaal zijn van de 23 chromosomenparen in elke lichaamscel van elk paar één afkomstig van de moeder en één van de vader. Wanneer in de eicel van de moeder 'per ongeluk' twee chromosomen 15 aanwezig zijn en in de zaadcel van de vader één aanwezig is, ontstaat er een bevruchte eicel met 3 chromosomen 15. Een van die drie moet verdwijnen. Als chromosoom 15 van de vader verdwijnt, blijven er twee identieke chromosomen 15 van de moeder over en ontbreekt de noodzakelijke vaderlijke informatie. Dit wordt daarom uniparentale (= één ouder) disomie (= twee chromosomen) genoemd.
Dit komt in ongeveer 25 tot 40% van de gevallen van PWS voor. De kans op herhaling bij een volgende zwangerschap is zeer klein. Deze vorm komt vaker voor als de moeder een kind krijgt op oudere leeftijd.
3. Afleesstoornis (imprintingsstoornis of IC Defect)
De informatie op het chromosoom 15 dat van de vader wordt overgeërfd, kan niet 'gelezen' worden. Deze fout zou slechts bij ongeveer 2 à 5% van de PWS-gevallen voorkomen.
Het kan hier gaan om een deletie van het imprinting center en dan is het herhalingsrisico 50%. Als het enkel een afleesstoornis zonder die deletie is, dan is er in theorie geen verhoogd herhalingsrisico.? Als de vader deze afleesfout (geërfd van zijn moeder) doorgeeft, heeft het kind PWS, de moeder kan de fout ongemerkt doorgeven.
4. Translocatie
Soms is chromosoom 15 die het kind van de vader krijgt per ongeluk gebroken en vervolgens op de verkeerde manier aan elkaar 'geplakt', waardoor de informatie verloren is gegaan. De kans dat deze fout zich bij een volgend kind herhaalt, wordt geschat om zowat 10 %.
Erfelijkheid
In meer dan 95 % van de gevallen ontstaat de genetische afwijking spontaan, de novo, tijdens de bevruchting. De aandoening is in die gevallen niet erfelijk: de ouders hebben het syndroom niet en zijn ook geen drager van de aandoening.
Het risico dat ook een volgend kind PWS heeft, is dan ook zeer klein, en hangt onder meer af van het soort genetische afwijking. Er zijn maar weinig gezinnen bekend waar meer dan één kind PWS heeft.
Hebben broers en zussen een verhoogde kans op PWS?
Er zijn vier verschillende genetische defecten die kunnen zorgen voor het ontstaan van het Prader-Willi syndroom. Elke verandering heeft een eigen kans op herhaling.
• Wanneer het Prader-Willi syndroom wordt veroorzaakt door het missen van een stukje van het vaderlijke chromosoom 15 (deletie) of doordat beide chromosoom 15 van de moeder afkomstige zijn (uniparenterale disomie), dan is de herhalingskans erg laag. Broertjes en zusjes hebben dan minder dan 1% kans om ook PWS te krijgen.
• Wanneer er sprake is van een methylatiestoornis (ICD) dan is de herhalingskans 50%. Broertjes en zusjes hebben dan 50% kans om zelf ook het Prader-Willi syndroom te krijgen.
• Wanneer er sprake is van een zogenaamde translocatie, dan is de herhalingskans ongeveer 10%.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van PWS, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten om te kijken of dit kindje ook het Prader-Willi syndroom heeft.
Preïmplantatie Genetische Diagnostiek (PGD)
Vrouwen die eerder een kindje met het Prader-Willi syndroom hebben gehad als gevolg van een methylatiestoornis of als gevolg van een translocatie kunnen in aanmerking komen voor preïmplantatie genetische diagnostiek. Hierbij wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het pre-embryo onderzocht kan worden op PWS. Alleen embryo’s zonder de aanleg voor PWS, komen in aanmerking voor terugplaatsing in de baarmoeder.
Hebben kinderen van een PWS-patiënt een verhoogde kans op PWS?
De meeste kinderen die het Prader-Willi syndroom hebben, zullen als volwassene geen kinderen krijgen omdat ze meestal onvruchtbaar zijn.
Toch is het mogelijk dat vrouwen met het Prader-Willi syndroom, kinderen krijgen. Omwille van de verhoogde kans op een baby met het Angelmansyndroom en de problemen die ze zullen ondervinden om het kind op te voeden, wordt een zwangerschap afgeraden. Bij vrouwen met PWS die seksueel actief zijn, wordt daarom anticonceptie aangeraden. ;
• In theorie hebben kinderen van een man met PWS 50% kans om ook PWS te krijgen. Maar tot nu toe zijn er geen jongens of mannen met PWS beschreven die vruchtbaar bleken te zijn.
• Wanneer een volwassen vrouw met PWS als gevolg van een deletie kinderen krijgt, dan hebben deze kinderen 50% kans om het Angelman syndroom te krijgen.
• Wanneer de moeder PWS heeft als gevolg van een uniparenterale disomie dan is de kans uiterst klein dat de kinderen dit ook zullen krijgen.
| Prader-Willi Like Phenotype Sommige mensen hebben Prader-Willi achtige kenmerken maar hebben toch geen Prader-Willi. Deze groep wordt vaak aangeduid als Prader-Willi Like Phenotype afgekort als PWLP of 'Prader-Willi look-alike. • Een voorbeeld hiervan is UPD14 (Uniparentale Paternale Disomie 14). UPD14 is een uiterst zeldzame aandoening waar het vaderlijke chromosoom 14 ontbreekt. Een andere zeldzame afwijking is unipaternale maternale disomie 14 (UMD14) waarbij het kind twee chromosomen 14 van de moeder heeft. Als baby hebben kinderen met dit syndroom dezelfde kenmerken als een baby met Prader-Willi. Bij • Het fragiele X syndroom is een erfelijke ontwikkelingsstoornis, waardoor gedragsstoornissen en een lichte tot matige verstandelijke handicap ontstaan. De verschijnselen zijn bij mannen duidelijker aanwezig dan bij vrouwen. Soms neemt het lichaamsgewicht sterk toe en ontstaan er kenmerken die sterk lijken op die van het Prader-Willi syndroom. • IDIC-15, ook wel isodicentrisch chromosoom 15 genoemd, is een zeldzame chromosoomafwijking waarbij teveel genetisch materiaal in elke lichaamscel voorkomt. Naast de 46 chromosomen , die normaal in elke lichaamscel voorkomen, hebben de meeste een kleine extra chromosoom dat is ontstaan uit chromosoom 15. Het uit zich door achterblijvende lichamelijke en geestelijke ontwikkeling alsmede door beperkte leermogelijkheden en afwijkende gedragingen. |
Diagnose: Hoe wordt PWS vastgesteld?
Aan ouders die al een kind met een overdraagbare vorm van het syndroom hebben, wordt een DNA-onderzoek voorgesteld. Maar in de meeste gevallen is de aandoening niet erfelijk.
Voor de geboorte kan het syndroom van Prader-Willi worden vermoed als de foetus minder beweegt, soms in combinatie met overvloedig veel vruchtwater.
Bij de geboorte is spierslapte het belangrijkste kenmerk. Ook de andere kenmerken zoals slecht ontwikkelde geslachtsdelen, ademhalingsproblemen met apneu, voedingsproblemen en wisselende temperatuur kunnen PWS doen vermoeden.
Tijdens de kindertijd en adolescentie: obesitas, een kleine gestalte, stoornissen in de geslachtsontwikkeling en puberteit, en gedragsstoornissen.
Gerichte genetische tests zijn nodig om de diagnose te bevestigen en het preciese soort genetische afwijking te bepalen. U kunt hiervoor terecht in alle erfelijkheidscentra.
• DNA-onderzoek met methylatietest
Met deze test kan men onderzoeken of een specifiek gen al dan niet aanwezig is. Met de test kan ook onderzocht worden of dit gen actief of niet-actief is.
Deze test, waarbij een klein beetje bloed van de baby nodig is, toont het afleespatroon (imprinting pattern) van het chromosoom 15.? Bij mensen met PWS verschijnt er enkel een patroon afkomstig van de moeder zowel in het geval van een deletie, een uniparentale disomie of een afleesmutatie. De test maakt geen onderscheid tussen de drie oorzaken maar kan met meer dan 99% zekerheid PWS bevestigen of uitsluiten.
• Methylatie specifieke multiplex ligatie PCR amplificatie (MLPA)
Deze techniek heeft het voordeel dat in één test zowel het methylatiepatroon bekeken kan worden als de preciese fout kan opgespoord worden, en dat in geval van een deletie de grootte hiervan kan worden bepaald.
• Fluorescentie in situ hybridisatie (FISH)
Dit is een techniek waarbij chromosoom(delen) aangekleurd worden en vervolgens onder een speciale microscoop worden bekeken om eventuele chromosomale afwijkingen (zoals translocaties, deleties en duplicaties) op te sporen.
Bij FISH onderzoek moet tevoren vaststaan om welke vermoedelijke chromosoomafwijking (DNA-afwijking) het gaat.
• DNA-polymorfisme analyse
Wanneer DNA methylatie-analyse positief is voor PWS en de FISH negatief, is het noodzakelijk om DNA-marker analyse uit te voeren. Hiervoor is zowel bloed van ouders als van het kind nodig. Hiermee kunnen een maternale uniparentele disomie (mUPD) en een imprinting center defect/mutatie (ICD) van elkaar worden onderscheiden.
• Hormonaal onderzoek
Meestal zal ook een hormonaal onderzoek gebeuren om een tekort aan geslachtshormonen (LH, FSH, testosteron, estradiol...) en groeihormoon op te sporen en om de schildklierfunctie te onderzoeken.
Behandeling
Het Prader-Willi syndroom is niet te genezen. Maar mits een goede behandeling hebben mensen met het Prader- Willi syndroom een normale levensverwachting.
De behandeling en begeleiding is erop gericht om de verschijnselen zoals overgewicht te verminderen en eventuele complicaties te voorkomen. Kinderen en mensen met PWS zullen levenslang opgevolgd worden door een gespecialiseerd multidisciplinair team.
Omdat kinderen en volwassenen met PWS allerlei problemen kunnen hebben, zullen regelmatige controles plaatsvinden om eventuele problemen tijdig op het spoor te komen en te kunnen behandelen.
1. Voedingsproblemen bij de zuigeling
Sondevoeding
Veel kinderen met PWS hebben op babyleeftijd moeite met het drinken van voeding uit de borst of uit de fles, en krijgen in de eerste levensmaanden sondevoeding via de neus om voldoende voeding binnen krijgen om te groeien.
Borst- of flesvoeding
• Logopedie kan helpen om de zuigreflex te stimuleren. Ook bij de overgang naar vast voedsel kan bijstand door een (gespecialiseerd) logopedist aangewezen zijn.
• Borstvoeding is zelden mogelijk omdat dit meer inspanning vereist dan flesvoeding.
• Indien flesvoeding mogelijk is, is het belangrijk om het kindje in zithouding te voeden, met het hoofdje licht voorovergebogen.
• Het voedingsritme moet gerespecteerd worden, ook als het kind geen blijk geeft dat het honger heeft, nog slaapt of tijdens de voeding in slaap valt.
• Geef flesvoeding in kleine hoeveelheden en gebruik een soepele speen of een zogenaamd special need speen. Flessen die speciaal ontworpen zijn voor kinderen met een hazelip of gespleten gehemelte (schisis) kunnen ook nuttig zijn bij kinderen met PWS.
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten.
• Door de voeding in te dikken met bv. johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm.
• Indien nodig kan de arts een geneesmiddel (zoals ranitidine of omeprazol) voorschrijven dat de maaginhoud minder zuur maakt waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud.
• Indien ook dit niet volstaat, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding minder gemakkelijk terug kan stromen.
2. Voorkomen overgewicht
Een beperking van de voedselinname is cruciaal in de behandeling van PWS om ernstig overgewicht te voorkomen. Mensen met PWS hebben een intensieve, consequente begeleiding nodig om het eet- en drinkgedrag onder controle te houden. Duidelijkheid en structuur, consequent zijn met voeding en niet in discussie gaan, bieden de sleutel tot succes.
Hoe jonger het kind met PWS went aan vaste regels ten aanzien van de soort en de hoeveelheid eten en drinken, hoe beter het zal lukken haar of hem daaraan te houden.
Is er eenmaal sprake van een overgewicht, dan is het vaak moeilijk om dat terug te dringen. Het is dan al een hele prestatie om verdere gewichtstoename te voorkomen.
Begeleiding door een (gespecialiseerd) diëtist en eventueel een (gespecialiseerd) psycholoog is daarbij noodzakelijk.
Op volwassen leeftijd neemt de eetlust af en zijn mensen met PWS meestal beter te motiveren om niet te veel te gaan eten.
• Iedereen met PWS heeft een individueel voedingsadvies nodig dat is afgestemd op de persoonlijke energiebehoefte. Bovendien moet rekening worden gehouden met de voedingsgewoonten in het gezin of de leefgroep waarvan hij of zij deel uitmaakt.
• Regelmaat en structuur: altijd eten op vaste tijdstippen en vaste porties.
• Iemand met Prader-Willi syndroom wil doorlopend eten; zelfcontrole is dan ook heel moeilijk tot bijna onmogelijk.
• Beperking van toegang tot voedsel (afsluiten kasten, diepvries...) en geld kan nodig zijn. Ook vrienden, familie, school, werk enzovoorts moeten ingelicht worden over de eetdrang en zich aan dezelfde strikte regels houden en niet stiekem eet.
Laag-calorisch dieet
Voor de aanpak en preventie van ernstige obesitas is het van belang om op jonge leeftijd een uitgebalanceerd laag-calorisch dieet (800-1500 Kcal) te starten, met regelmatige lichaamsbeweging. Gemiddeld mag een kind met PWS slechts 60% eten van wat leeftijdsgenoten mogen eten.
Dat betekent concreet onder meer:
• Een zo hoog mogelijke verzadigingswaarde van het voedsel (de maag blijft lang gevuld, er ontstaat niet zo gauw weer een hongergevoel).
• Beperking van zoet en vet.
• Een zo evenwichtig mogelijke voeding volgens de voedingsdriehoek zodat geen voedingstekorten optreden.
• Een zo groot mogelijk volume, zodat de hoeveelheid eten groot lijkt (een bepaald gewicht rauwe groente heeft meer volume dan een zelfde gewicht gekookte groente).
• Het voorkomen van obstipatie. Voedingsvezel prikkelt de darm om zijn werk goed te doen, mits daarbij voldoende vocht wordt gebruikt.
• Een goede kauwfunctie. Enerzijds is het goed voor het gebit wanneer er flink gekauwd moet worden. Anderzijds is voedsel waar lang op gekauwd moet worden niet zo snel naar binnen te werken, waardoor je langer over de maaltijd doet .
|
Voldoende drinken
Kinderen met het Prader-Willi syndroom drinken uit zich zelf te weinig. Het is daarom goed dat ouders en anderen hen stimuleren om regelmatig water te drinken. Afhankelijk van de fysieke inspanning en de omgevingstemperatuur wordt 1,5 l drank per dag (liefst niet gezoet) aangeraden.
Maagverkleining
Een maagverkleining (Bariatrische chirurgie) helpt niet omdat het de onweerstaanbare drang naar voeding niet oplost en kinderen en volwassennen met PWS zich niet kunnen houden aan de stricte voedingsregels na een bariatrische ingreep.
Eetlustremmers
Geneesmiddelen om de eetlust af te remmen hebben weinig effect en kunnen bovendien nevenwerkingen uitlokken bij PSW-patiënten. Ze worden dan ook afgeraden.
3. Motorische ontwikkeling
Het is belangrijk om zo jong mogelijk de motorische ontwikkeling te stimuleren bij kinderen met PWS. Dat gebeurt het best onder begeliding van een revalidatiearts of een (gespecialiseerd) kinesist.
• Aangeraden wordt om de eerste twee levensjaren aanvankelijk wekelijks, later eventueel uit te breiden naar maandelijks, kine te volgen.
• De ouders krijgen vaardigheden aangeleerd hoe het kind te hanteren en er zijn specifieke veilige ondersteuningsmaterialen beschikbaar om te voorkomen dat het kind bijvoorbeeld een scoliose ontwikkeld.
• Beweging onder begeleiding zal deel moeten blijven uitmaken van het dagelijks leven van personen met PWS.
4. Lichaamsbeweging
Het is heel belangrijk dat kinderen en volwassenen met het Prader-Willi syndroom voldoende lichaamsbeweging krijgen. Dit helpt om de aangeboren spierslapte te verbeteren, spiermassa te ontwikkelen en om overgewicht te voorkomen.
• Hulp van een revalidatiearts en/of kinesist kan hierbij nuttig zijn om een aangepast bewegingsplan op te stellen, zeker bij jonge kinderen.
• Aanbevolen wordt om minimaal 30 minuten per dag en bij voorkeur minstens 60 minuten per dag te bewegen.
• Omwille van de beperkte inspanningscapaciteit kan het nodig zijn om het oefenprogramma regelmatig te onderbreken: liever vaker en korter dan één keer en lang.
• Goede sporten zijn onder meer wandelen, fietsen, zwemmen en fitness.
5. Slaap- en ademhalingsproblemen
• Omwille van de sterk verhoogde kans op slaapapneu's, zal bij elk kind met PWS zo mogelijk rond de leeftijd van 4-5 maanden een slaaponderzoek (polysomnografie) gebeuren. Dit is een onderzoek waarbij gedurende slaap allerlei metingen worden verrichten qua ademhaling, hartslag, bloeddruk, zuurstofgehalte in het bloed, bewegingen van de borstkas en de buikwand en de activiteit van de hersenen. Op die manier kan gekeken worden of het ’s nachts tijdelijk stopt met ademhalen(apneu) en of dit nadelige gevolgen heeft voor het zuurstofgehalte in het bloed.
Ook bij ziekte (bv. van de luchtwegen), bij snurken, slaapgerelateerde afwijkingen en voor de start van een behandeling met groeihormoon, wordt een slaaponderzoek aangeraden.
• Wanneer er sprake is van obstructieve slaapapneu (OSAS) kan het nodig zijn om de keel- en/of neusamandelen te verwijderen waardoor kinderen minder last van OSAS kunnen hebben.
• Wanneer de OSAS blijft bestaan, kan het aangewezen zijn om een CPAP behandeling tijdens de slaap te geven. Via een kapje wordt lucht onder druk in de longen geblazen. De druk van de lucht zorgt er voor dat de luchtpijp open blijft en niet kan samenvallen.
• Bij ziekte of koorts (vooral luchtweginfecties) bestaat een verhoogd risico op ernstige apneu's, wat zelfs kan leiden tot wiegendood. Dit heeft waarschijnlijk te maken met een tekort aan stresshormoon (cortisol) door gebrekkig werkende bijnieren (centrale bijnierinsufficiëntie of CAI). Daarom wordt aangeraden om kinderen met PWS bij ziekte of koorts hydrocortison toe te dienen (zie verder).
• Wanneer slaperigheid overdag een groot probleem is en de nachtslaap niet verbeterd kan worden, dan kunnen stimulerende geneesmiddelen zoals methylfenidaat of modafinil helpen om overdag beter wakker te blijven.
6. Spraakproblemen
Kinderen met PWS hebben vaak moeilijkheden met mondbewegingen en taalontwikkeling. Logopedie op jonge leeftijd is meestal nodig voor de verdere spraak- en taalontwikkeling.
• Ouders moeten meestal al vroeg de mondmotoriek van het kind stimuleren bij het voeden, praten en bij het verwerven van taal.
• De behandeling van dyspraxie kan het “Prompt Systeem” (Prompts for Restructuring Oral Muscular Phonetic Targets) inhouden. Dit is een speciale methode bij bewegingsstoornissen om het kind meer controle te laten krijgen op zijn spraakmotorisch systeem.
7. Niet ingedaalde teelballen (Cryptorchisme)
Niet ingedaalde teelballen (Cryptorchisme) worden bij voorkeur gecorrigeerd in het eerste levensjaar, door middel van een operatie (orchidopexie), of door een behandeling met Humaan Chorion Gonadotrofine (HCG).
8. Gedragsproblemen
Kinderen en volwassenen met PWS kunnen ernstige gedragsproblemen ontwikkelen, al dan niet in relatie tot hun onstuitbare eetdrang.
• Kinderen met PWS hebben behoefte aan structuur en routine. Ook helpt het hen wanneer ouders heel consequent zijn en telkens op dezelfde manier reageren.
• In het geval van gedragsproblematiek dient een orthopedagoog of psycholoog betrokken te worden en bij psychiatrische problematiek een (kinder)psychiater.
Zij kunnen advies geven hoe om te gaan met gedragsproblemen zoals dwanggedachtes en dwanghandelingen, plotse woede-uitbarstingen en autisme.
Indien nodig kan de psychiater ook specifieke medicatie voorschrijven.
9. Behandeling van 'skin picking'
• Hou de nagels van een kind met PWS kort.
• Dagelijks vochtinbrengende huidcrème aanbrengen op vingers, handen en armen.
• Gebruik van een antistressballetje.
• In geval van huidontstekingen kan een behandeling met antibiotica nodig zijn.
• Cognitieve gedragstherapie kan helpen om het skin picking onder controle te houden.
• Bij ernstige skin picking die men niet onder controle krijgt, kan de arts bij oudere kinderen (tijdelijk) een antidepressivum (SSRI) voorschrijven. Ook het anti-epilepticum topiramaat kan het plukken aan de huid verminderen.
10. Oogproblemen
• Een oogheelkundig onderzoek bij de oogarts wordt aanbevolen op de leeftijd van 2 jaar, en een visueel functieonderzoek rond de leeftijd van 6-7 jaar.
• Sommige kinderen hebben een bril nodig.
• Wanneer kinderen scheel kijken, kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat ze een lui oog ontwikkelen.
11. Mondzorg
• Het is belangrijk dat kinderen met het Prader-Willi syndroom vanaf de leeftijd van ± 2 jaar regelmatig gezien worden door de tandarts.
• Regelmatig poetsen van de tanden onder toezicht van de ouders en het gebruik van mondwater kan helpen om gaatjes te voorkomen.
• Het kauwen van suikervrije kauwgom kan helpen tegen droge mond. Daarnaast is het van belang dat kinderen regelmatig gestimuleerd worden om water te drinken.
12. Orthopedische problemen
Scoliose
Op jonge leeftijd kan er al sprake zijn van scoliose, verergering treedt vaak op tijdens de adolescentie.
Bij kinderen met het Prader-Willi syndroom wordt om de zes maanden, en vanaf 8 jaar jaarlijks een foto van de wervelkolom gemaakt worden om te kijken of en in welke mate er sprake is van een verkromming van de rug? • Lichte vormen van verkromming van de wervelkolom kunnen worden behandeld met een brace of corset. Wanneer dit onvoldoende resultaat heeft, kan een operatie nodig zijn.
• Kine ter versterking van de rug en buikspieren en een verbetering van de coördinatie is belangrijk.
• Ook de aanpak van obesitas is van belang.
Heupdysplasie
Wanneer er aanwijzingen zijn voor heupdysplasie kan een foto van het bekken gemaakt worden.
Platvoeten
Behandeling door een revalidatie-arts, kinesist en/of een podotherapeut is aangewezen, zeker bij klachten of loopproblemen. Vaak hebben kinderen aangepaste schoenen of zooltjes nodig.
13. Hartproblemen
Jong-volwassenen met PWS worden minstens één keer onderzocht door een cardioloog om te kijken of er problemen zijn met het functioneren van het hart.
In geval van obesitas zijn geregelde controles nodig van onder meer de bloeddruk.
14. Osteoporose
• Om botontkalking te voorkomen wordt geadviseerd om kinderen met PWS dagelijks 400IE vitamine D te geven en 500 mg calcium.
• Bij volwassenen met PWS kan het nodig zijn om medicatie te geven om de botdichtheid te verbeteren (bisfosfonaat).
15. Verstopping van de darmen
Om verstopping te voorkomen is het belangrijk dat de voeding voldoende vezels bevat en dat men voldoende drinkt (minstens 1,5 l per dag).
Indien nodig kan de arts een laxatief voorschrijven (zoals macrogol) dat ervoor zorgt dat de ontlasting soepel en zacht blijft en de darmwand gestimuleerd wordt om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.
16. Behandeling epilepsie
In geval van epilepsie is een behandeling met geneesmiddelen nodig om de epilepsieaanvallen zo veel mogelijk te voorkomen.
Er bestaat een voorkeur voor de medicijnen lamotrigine (Lamictal, Lambipol), oxcarbazepine (Trileptal), en topiramaat (Topamax), omdat deze meestal niet zorgen voor toename van het gewicht of van gedragsproblemen.
Hormonale behandelingen
Veel problemen bij PWS worden veroorzaakt door een slechte werking van de hypothalamus. Omdat de hypothalamus niet goed functioneert, kan de hypofyse ook niet goed werken. De hypofyse geeft hierdoor te weinig hormonen af, zoals groeihormoon, geslachtshormonen, bijnier stimulerend hormoon en schildklierhormoon.
1. Behandeling met groeihormoon
Behandeling met groeihormoon (somatropine) is een veilige behandeling die een positief effect heeft op onder andere:
• verbetert groeisnelheid en uiteindelijke lichaamslengte;
• verbetert het gewicht;
• verbetert de lichaamssamenstelling: meer spier- en minder vetmassa;
• verbetert de botdichtheid;
• verbetert de spierkracht;
• verbetering motorische ontwikkeling;
• verbetering mentale ontwikkeling en IQ.
Hoe verloopt de behandeling?
• Groeihormoon kan vanaf de leeftijd van 6 maanden à één jaar toegediend worden, en dit tot de lengtegroei voltooid is.
• Er wordt gestart met een lage dosis die geleidelijk wordt verhoogd.
• De injecties met een autoinjector worden dagelijks, bij voorkeur 's avonds voor het slapengaan, toegediend.
Een behandeling met groeihormoon wordt afgeraden:
• Bij kinderen met ernstige apneus (stokken ademhaling tijdens de slaap). Voor een behandeling wordt opgestart moet eerst een slaaponderzoek (polysomnografie) gebeuren, omdat groeihormoonbehandeling ademstops (apneu’s) kan verergeren.
• Bij zeer ernstige obesitas;
• Voor grote operaties en bij ernstige ziekte.
Mogelijke bijwerkingen
• Toename slaapgerelateerde apneus;
• Huidreacties op de plaats van injectie;
• Verhoogd risico op scoliose bij snelle groei;
• Verhoogd risico op insulineresistentie en diabetes: Geadviseerd wordt om op de leeftijd van 16 jaar in ieder geval eenmalig een orale glucose tolerantie test (OGTT) te verrichten.
• Acromegalie: Buitenproportionele groei van handen, voeten, neus, kaak, jukbeenderen en organen, in geval van een te hoge dosis.
2. Hormonale substitutie geslachtshormonen
Om de puberteitsontwikkeling te stimuleren kunnen geslachtshormonen (testosterongel bij jongens en oestrodiol bij meisjes) toegediend worden.
Wanneer wordt hormonale substitutie aangeraden?
Jongens
Vanaf de leeftijd van 14 jaar bij herhaaldelijk gemeten lage testosteronspiegel, in combinatie met een verminderde botdichtheid (met een DEXA-scan).
Meisjes
Vanaf de leeftijd van 13 jaar bij blijvend lage oestrogeenspiegels en een lage botdichtheid.
Voordelen zijn onder meer:
• een betere botdichtheid
• preventie tegen hart- en vaatziekten.
• bij jongens: verbetering spierkracht
Nadelen zijn onder meer:
• het ontstaan van puberteitskenmerken
• Bij jongens: invloed op het gedrag (pieken in probleemgedrag/agressief gedrag): dit effect is beperkt wanneer de dosering langzaam wordt verhoogd.
• Bij meisjes: licht verhoogd risico op trombose en de hygiënische aspecten van onttrekkingsbloedingen
• het ontstaan van seksuele interesse. Dat betekent dat relaties en seksualiteit bespreekbaar moeten zijn en dat er aan voorlichting (en zo nodig anticonceptie) gedaan moet worden. Ook weerbaarheidstraining is belangrijk omdat mensen met PWS extra kwetsbaar zijn voor seksueel misbruik.
3. Behandeling met Humaan Chorion Gonadotrofine (HCG) bij niet-ingedaalde teelballen (cryptorchisme)
HCG is een lichaamseigen hormoon dat de ontwikkeling van de geslachtsorganen. Wanneer de balletjes bij jongens niet goed indalen en het testosterongehalte in het bloed is normaal, kan een behandeling met HCG op de leeftijd van 10-12 maanden helpen om te zorgen dat ze wel goed indalen.
Vooraf moet een HCG stimulatietest afgenomen worden om de respons op HCG-behandeling te testen.
4. Behandeling met schildklierhormonen
Een klein deel van de kinderen met het Prader-Willi syndroom heeft een te traag werkende schildklier.
Het is aangewezen om de schildklierfunctie jaarlijks te controleren bij kinderen met PWS, zeker tijdens behandeling met groeihormonen.
Als bij herhaalde metingen een te laag gehalte vrij thyroxine (T4) wordt gevonden, kan een behandeling met thyroxine gestart te worden.
5. Behandeling met corticosteroïden (stresshormonen) bij mentale of fysieke stress
Vaak zijn de bijnieren van kinderen met het Prader-Willi syndroom kleiner dan gebruikelijk. Ook is bijnier minder goed in staat om het bijnierschorshormoon cortisol af te geven (bijnierschorsinsufficiëntie, CAI). Het lichaam heeft dit hormoon nodig om tijdens ziek zijn, koorts of stress er voor te zorgen dat het lichaam sneller gaat werken omdat het lichaam meer energie nodig heeft tijdens ziekte, koorts of stress. Hierdoor kunnen zij bij ziekte, koorts of stress nog zieker worden dan gebruikelijk.
Toediening van hydrocortison (in de vorm van pillen of een injectie) kan dan ook nodig zijn in stressvolle situaties:
• een infectie,
• een ziekte die gepaard gaat met koorts
• braken/diarree,
• na een ongeval,
• bij een operatie,
• bij een verdoving (bij een operatie, de tandarts),
• bij vaccinatie
• in stresssituaties zoals bv. een examen.
Door middel van de metyrapontest kan gekeken worden of kinderen met PWS te weinig bijnierschorshormoon aanmaken in tijden van ziek zijn, koorts of stress.
Operatie of verdoving
Bij kinderen en volwassenen met Prader-Willi syndroom moeten extra voorzorgen genomen worden bij een verdoving (anesthesie) voor een operatie of bij de tandarts. Er kunnen namelijk diverse complicaties optreden.
Het is belangrijk dat een operatie plaats vindt een centrum waar de chirurgen en de anesthesisten bekend zijn met de verschillende aspecten van het Prader-Willi syndroom. Darom is het ook belangrijk om bij elke ingreep de arts op de hoogte te brengen dat u of uw kind aan PWS lijdt.
• Schommelingen van de glucosespiegel
De suikerspiegels kunnen erg wisselen tijdens een operatie. Mensen met PWS krijgen daarom tijdens een operatie een glucose-infuus om dit te voorkomen. Dit kan na de ingreep verdergezet worden tot orale voeding weer mogelijk is.
• Centrale bijnierinsufficiëntie
Bij een operatieve ingreep zijn glucocorticoïden aangewezen. Tevens dient er met de eventuele centrale bijnierinsufficiëntie rekening gehouden te worden bij de keuze van het anesthesiemiddel.
• Groeihormoonbehandeling
Bij grote operaties of tijdens ernstig ziek zijn, wordt het gebruik van groeihormoon tijdelijk stopgezet.
• Nuchter zijn
Het is van levensbelang dat iedereen die algehele anesthesie ondergaat of bewustzijnsverlagende medicatie ontvangt, een lege maag heeft. Dat vermindert het risico op aspiratie. Kinderen en volwassenen met PWS kennen geen of weinig verzadigingsgevoel en vertellen zeer waarschijnlijk niet de waarheid wanneer gevraagd wordt of ze vlak voor de operatie hebben gegeten. Van iemand met PWS moet dus aangenomen worden dat hij of zij recent gegeten heeft, tenzij ouder/verzorger zeker is van het tegendeel. Sommige mensen met PWS regurgiteren en lopen daardoor een hoger risico op aspiratie.
• Obesitas
Kinderen of volwassenen met PWS en fors overgewicht hebben meer kans op obstructieve apneus, longaandoeningen en diabetes. Bij de voorbereiding van anesthesie moet met deze drie aspecten rekening worden gehouden.
Moeilijke toegang tot de aderen bij infuus prikken
Door obesitas en gebrek aan spiermassa kan het prikken van een infuus bij kinderen en volwassenen met PWS soms moeilijkheden veroorzaken.
Aangezichtsafwijkingen / intubatieproblemen
Ook bij niet-obese personen met PWS moet men bedacht zijn op een moeilijke intubatie vanwege aangezichtsafwijkingen. Bovendien kunnen kleinere luchtwegen worden aangetroffen dan verwacht werd op basis van leeftijd of lichaamsbouw.
Hypotonie
Het merendeel van de kinderen met PWS is hypotoon. Vanaf het tweede levensjaar verbetert dat. Toch hebben de meeste mensen met PWS een lagere spierspanning dan leeftijdsgenoten. Dit kan problemen opleveren bij het effectief hoesten en vrij maken van de luchtwegen. Vooral bij kinderen dient men daarom voorzichtig om te gaan met spierverslappende medicatie.
Dik speeksel
Een veelvoorkomend probleem bij PWS is bijzonder dik speeksel. Dat kan de instandhouding van een vrije ademweg bemoeilijken, speciaal bij gebruik van bewustzijnsverlagende medicatie. Dik speeksel geeft ook extra risico op cariës en losse tanden. Voorafgaand aan de anesthesie moet de gebitstoestand worden beoordeeld.
• Hoge pijndrempel
Kinderen en volwassenen met PWS reageren minder op pijn dan anderen. Enerzijds kan dit voordelig zijn in de behandeling na de operatie, anderzijds kan het onderliggende problemen camoufleren. Het is daarom van belang om naar de gehele patiënt te kijken en niet alleen naar de hoeveelheid pijn die hij aangeeft.
• Instabiele temperatuur
Personen met PWS kunnen ofwel hypo- ofwel hyperthermisch zijn. Ouders of verzorgers kunnen de anesthesist informeren over welke temperatuur bij hun kind/cliënt gebruikelijk is.
• Skin picking
Skin picking kan een groot probleem vormen bij kinderen met PWS, aangezien dit het genezen van infuus- en/of incisiewonden kan bemoeilijken. Meestal is het voldoende om de wonden goed te verbinden. Afhankelijk van iemands cognitieve vaardigheden zijn beperkende maatregelen of dikke handschoenen nodig om het genezingsproces van chirurgische wonden niet te vertragen.
• Gedragsproblemen
Kinderen met PWS zijn gevoelig voor emotionele uitbarstingen, obsessief-compulsief gedrag en psychosen. Bij behandeling met psychofarmaca moet men rekening houden met de mogelijke interactie van deze medicijnen met anesthetica.
• Ontwaken na anesthesie/ademhalingsproblemen
Obesitas, centrale en obstructieve apneus, een lagere spierspanning en chronische aspiraties (met als gevolg luchtweginfecties) kunnen een rol spelen bij ademhalingsproblemen na de anesthesie. Slaperigheid wordt veel gezien bij kinderen met PWS en na de anesthesie kan dit ook voorkomen.
Bronnen:
https://www.uzleuven.be
http://praderwillivlaanderen.be
http://www.prader-willi.be
https://www.hersenstichting.nl
https://praderwillistichting.nl
https://expertisecentrumpws.nl
https://www.nhs.uk