Controleer jezelf op huidkanker: waarop moet je letten?
In dit artikel
Controleer jezelf op huidkanker: waarop moet je letten?
dossier
Huidkanker wordt meestal veroorzaakt door onveilig en overdreven blootstelling aan de UV-stralen van de zon, die de huid binnendringen en met de tijd beschadigen. Huidkanker komt het meest voor bij mensen boven de 50 jaar, maar iedereen kan worden aangetast.
Waarom je huid controleren?
Huidkanker is een van de best behandelbare vormen van kanker, met een goed herstel. Om deze vroegtijdige behandeling mogelijk te maken, is het belangrijk dat je de tekens van huidkanker kent. Huidkanker kan je zien, dus bekijk regelmatig je huid en controleer of er veranderingen zijn.
Huidproblemen zijn abnormaliteiten die voorkomen op of onder het oppervlak van de huid. Huidletsels komen vaak voor en zijn meestal onschuldig, maar soms kunnen ze waarschuwingstekens zijn van ernstigere zaken met inbegrip van huidkanker. Ga er niet vanuit dat een verdacht plekje onschadelijk is alleen omdat het pijnloos. Niet alle kankerletsels zijn pijnlijk.
- Aangeraden wordt om voor de spiegel om de drie maanden een zelfonderzoek te doen van hun volledige lichaam op zoek naar verdachte vlekken
- Als je risicofactoren voor huidkanker hebt, moet je je huid maandelijks controleren, aangevuld met een jaarlijkse check-up door de dermatoloog.
- Zijn er bij jou verdachte moedervlekken gevonden of ben je al een keer behandeld voor een melanoom, dan adviseren wij je om elk jaar je huid te laten controleren door je huisarts of huidarts.
- Heb je een jeukend of schilferend plekje of zie je een andere verandering, besteedt daar dan steeds aandacht aan en kijk of de klacht 3 weken later nog bestaat. Is dat het geval, ga dan naar de huisarts of de huidarts.
Wie loopt een risico op huidkanker?
Bij de volgende groepen is er een verhoogd risico:
- personen die een lichte huid hebben of snel verbranden in de zon,
- wie veel tijd in de zon doorbrengt (werk of vrije tijd),
- wie gedurende korte periodes aan intense zonnestraling werd blootgesteld (tijdens vakanties bijvoorbeeld),
- wie een zonnebank gebruikt,
- wie mensen in de familie heeft met huidkanker,
- 50-plussers,
- mensen met meer dan 75 moedervlekken (bij een leeftijd tot 50 jaar),
- mensen met meer dan 50 moedervlekken (bij een leeftijd vanaf 50 jaar) of atypische moedervlekken,
- wie een orgaantransplantatie heeft ondergaan.
Als je een of meer risicofactoren uit dit rijtje hebt, wil dat nog niet zeggen dat je zeker huidkanker krijgt. Een risicofactor wil zeggen dat die kenmerken vaker worden gevonden bij mensen met huidkanker dan bij mensen zonder huidkanker. Het is wel een teken om zeer attent te zijn op veranderingen in je huid.
Hoe en waar moet je kijken?
Je hebt een goed verlichte ruimte nodig en ga voor een passpiegel staan. Zorg ervoor dat je een handspiegel, een stoel, een haardroger/föhn of een kam en een digitale camera bij de hand hebt of pen en papier om je bevindingen te noteren.
- Kijk naar je gezicht, neus, lippen, mond, voor- en achterkant van je oren. Maak gebruik van de spiegels om het goed te kunnen zien
- Controleer je schedel en maak gebruik van een kam om je haren in verschillende lagen te verdelen. Vooral kale mannen moeten hun hoofd goed onderzoeken. Vraag eventueel een vriend of familielid, zelfs een kind om je hierbij te helpen.
- Controleer de voor- en achterkant van je armen, te beginnen bij de oksels en dan naar beneden via de ellebogen naar je handen, en kijk tussen je vingers en bekijk de nagels.
- Bekijk daarna de hals en het bovenste deel van de romp. Vrouwen kijken ook onder en tussen de borsten.
- Gebruik een spiegel om de rug en de achterkant van de hals te onderzoeken.
- Controleer je billen en de achterkant van de benen. Eindig met de controle tussen de tenen en de voetzolen.
- Draai je om, en bekijk voor de spiegel zorgvuldig je geslachtsdelen. Controleer de voorkant van je benen en de bovenkant van je voeten.
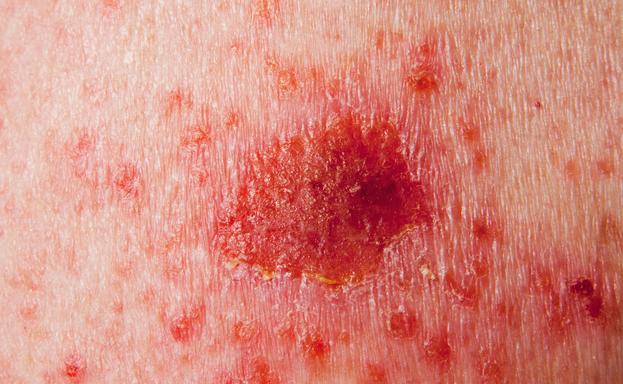
1. Basaalcel Carcinoma
© Getty
Basaalcel carcinoma is de meest voorkomende en minst gevaarlijke vorm van huidkanker. Maar indien onbehandeld kunnen ze verder groeien en dichtbij gelegen weefsels vernietigen. Behandeling is aanbevolen, en bestaat uit chirurgie of lokale vernietigende behandelingen.
Waarop letten?
- Nodulaire Basaalcel Carcinomen zien er uit als een huidknobbel met een glanzend oppervlak, vaak is er in het centrum een zweertje.
- Andere, meer oppervlakkige basaalcelcarcinomen zien er uit als dunne, rode of bruine huidvlekjes. Ze kunnen makkelijk worden verward met droge plekken, een actinische keratose, eczeem of psoriasis, maar verbeteren dus niet met hydraterende of cortisone-houdende crèmes. De patiënten zeggen vaak dat er een niet genezend wondje is.
Waar komen ze voor?
Basaalcelcarcinomen komen vaak voor op frequent aan de zon blootgestelde gedeeltes van de huid. Nodulaire carcinomen komen vaker voor op hoofd en nek, terwijl de anderen vaker voorkomen op de romp, armen of benen.
2. Actinische Keratose
Een actinisch keratose is een veel voorkomend type huidletsel. Actinische keratosen worden als pre-cancereus beschouwd. Ze zouden preventief moeten worden behandeld zodat ze niet transformeren in een plaveiselcelcarcinoom.
Solitaire letsels worden vaak bevroren met vloeibare stikstof om de abnormale cellen te vernietigen. Indien er meerder letsels zijn kan er worden gebruik gemaakt van een lokale medische behandeling die of de locale immuunrespons verhoogt, de kankercellen gevoelig maakt aan licht, of chemotherapie medicatie bevat.
Waarop letten?
Actinische keratosen zijn oppervlakkige huidletsels die op zichzelf of in grotere plekken kunnen voorkomen. Ze zien er uit als kleine rode of bruine huidplekjes, soms met een schilferend oppervlak of zijn hoornachtige structuren. Ze voelen ruw/ rasperig aan.
Waar komen ze voor?
Actinische keratosen bevinden zich op plaatsen die jarenlang chronisch aan zonlicht zijn blootgesteld. Typische plaatsen zijn het gelaat, de borst, handruggen, oren en de (kale) hoofdhuid.
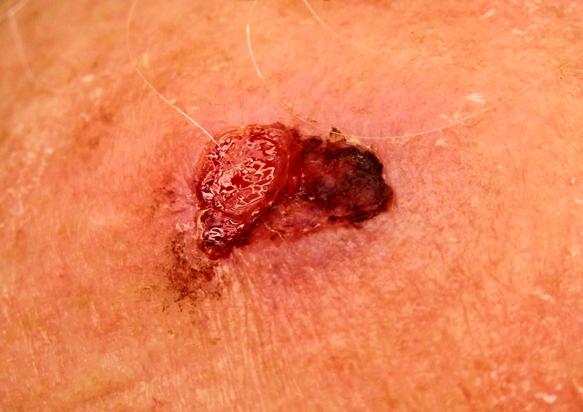
3. Spinocellulair of plaveiselcelcarcinoom
© Getty
Plaveiselcel carcinoom is de tweede meest voorkomende vorm van huidkanker. Als een plaveiselcelcarcinoom vroeg ontdekt wordt is het goed behandelbaar. Als het niet wordt behandeld kan het naar diepere lagen van de huid doordringen en permanente schade veroorzaken. In zeldzame gevallen zaait plaveiselcelcarcinoom uit naar de lymfeklieren en andere organen, en kan zo dus dodelijk zijn. Chirurgische behandeling is daarom aanbevolen.
Waarop letten?
Plaveiselcelcarcinomen komen vaak voort uit Actinische keratosen. Ze zien er uit als een verheven bobbel met een korstachtig oppervlak, of als rode schilferende vlekken op de huid. Ze groeien relatief snel, en kunnen verzweren of nat worden. Vaak worden ze aangezien als wratten
Waar komen ze voor?
Plaveiselcelcarcinomen kunnen voorkomen overal op de huid, maar ook op de slijmvliezen (mond en geslachtsorganen). Maar het meest komt het voor op de frequent aan de zon blootgestelde gedeelten van de huid zoals gelaat, hoofdhuid, oren, lippen en ledematen. Het meeste komen ze voor op de plaatsen die het meeste door de zon zijn beschadigd, en worden dus gezien naast rimpels en verslapte huid.
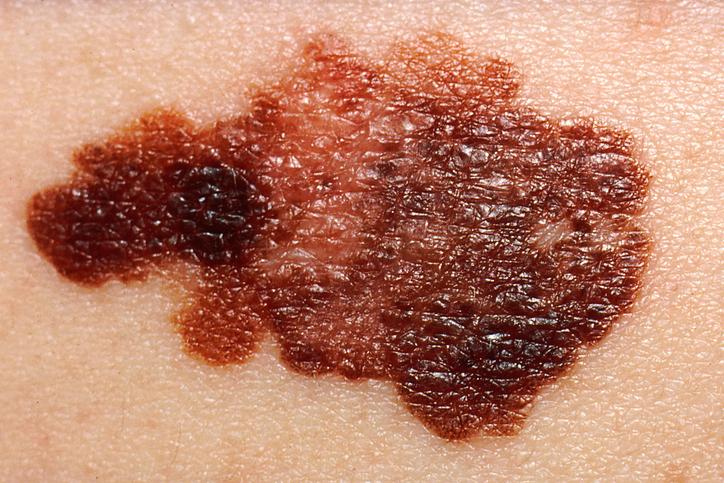
4. Melanoom
© Getty
Melanoom betekent letterlijk: zwart gezwel. Dit soort kanker ontstaat uit de melanocyten of pigmentcellen. Normale melanocyten zijn verspreid over de hele huid. Zij komen ook wel in groepjes voor en vormen dan pigmentvlekken, zoals een moedervlek.
Er is sprake van huidkanker als op één plaats in de huid pigmentcellen zijn veranderd in kankercellen. De tumor die dan ontstaat doet zich voor als een pigmentvlek die vergroot of verdikt, van kleur verandert, etc.
Waarop letten?
Melanomen zien er uit als een vlek die donker gekleurd is, of een onregelmatige rand ontwikkelt of verschillende kleuren krijgt in de tijd, of is een snelgroeiende roze of rode knobbel. Melanomen zijn op het eerste gezicht niet gemakkelijk te herkennen, omdat ze vaak lijken op de andere pigment of geboorte vlekken.
De ABCDE regel is een nuttige manier om potentiële melanomen op het lichaam te kunnen identificeren
- A: Is de vlek Asymmetrisch?
- B: Is er sprake van een onregelmatige rand (Boord)?
- C: Is er een verandering van kleur (Colour)? Of verschillende kleuren in één vlek?
- D: Is de Diameter groter dan 6 mm?
- E: Is er in de loop van de tijd een Evolutie (verandering) van de maat, de vorm of gedrag?
Alle pigmentvlekken lijken min of meer op elkaar, met dezelfde vorm en kleur. Als een nieuwe vlek tevoorschijn komt die anders is dan de rest, dan kan dit verdacht zijn. Dit is het zogenaamde ‘Lelijke eendje’ teken.
Symptomen zoals het jeuken of bloeden van een plek zijn het keurmerk van maligne melanomen. Het ontstaan van een nieuwe vlek op een vroeger onaangetaste huid bij mensen boven de 40 jaar is ook een verdacht teken, en men moet dit laten nakijken bij een huidarts.
Waar komen ze voor?
Melanomen kunnen overal op het lichaam voorkomen, maar bevinden zich meestal op de borst en de benen. Ze kunnen ontstaan op een voorafgaand niet aangetaste huid, maar in 30 procent van de gevallen ontstaan deze op reeds bestaande pigmentvlekken.
Andere soorten huidkanker
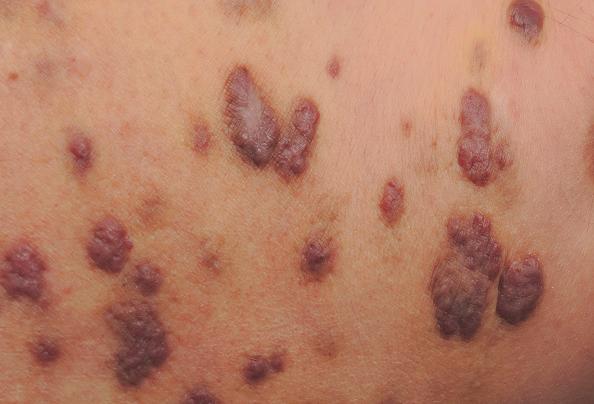
© Getty
Andere minder vaak voorkomende varianten van huidkanker zijn:
- Kaposi Sarcoom – Ontwikkelt zich in de bloedvaten van de huid en ziet er uit als rood-paarse plekken of verhevenheid op aan de zon blootgestelde gedeelten van de huid.
- Merkel Cel Carcinoom – leidt tot de groei harde glanzende bolletjes op aan de zon blootgestelde huid.
- Talgklier Carcinoom – een agressieve kanker bestaande uit harde pijnloze bobbeltjes. meestal op de oogleden.
Wat doen als je iets verdachts vaststelt?
Als je een verdacht vlekje ziet, moet je het zo spoedig mogelijk laat controleren door een arts of bij voorkeur een dermatoloog. Indien behandeling wordt uitgesteld, kan de toestand verslechteren, en in sommige gevallen leiden tot misvorming, andere complicaties en zelfs tot de dood.
Bronnen:
www.euromelanoma.org
Stichting tegen Kanker
Laatst bijgewerkt: februari 2023
Artikels over gezondheid in je mailbox? Schrijf je in op onze nieuwsbrief en ontvang een gratis e-book met gezonde ontbijtrecepten.